(1) 正常な数の染色体をもつ胚盤胞の年齢別割合 (図1)
アメリカのリプロジェネティックス社という遺伝情報診断センターの2012年までの約1万症例の約6万個の胚盤胞の染色体の異数性の検査結果を示します。体外受精周期に得られた受精卵を胚盤胞まで育てて胎盤になる細胞の一部を採り出し、アレイCGH(染色体の数の異常を調べる検査)という方法で染色体の異数性検査を行なったものです。胚盤胞はガラス化保存しておき、数的に正常な染色体の胚盤胞のみ融解移植します。
図1より、30代前半ではおおよそ胚盤胞の2個に1個の染色体が数的に正常であるのに、38歳を超えると3個に1個、41歳を超えると5個に1個が正常であり、卵子の老化により数的異常染色体の胚盤胞が多くなることがわかります。
≪図1≫ 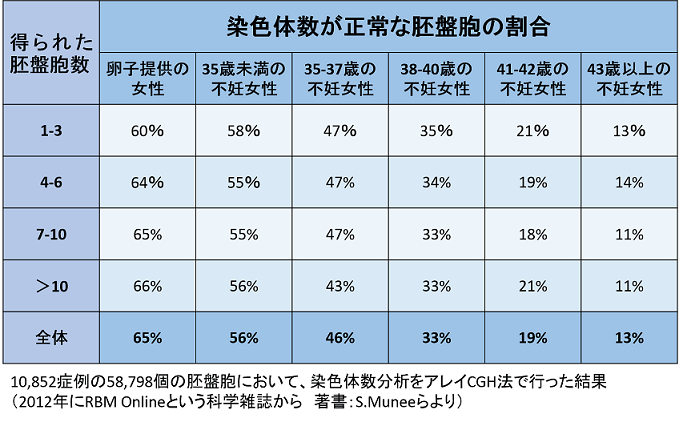
(2) 胚盤胞および流産絨毛の染色体検査による異数性染色体異常の種類と割合 (図2)
図2の左の棒は体外受精患者の胚盤胞にPGS(アレイCGHによる着床前診断)を行い、その数的異常染色体の種類と割合を示したものです。そして右の棒は体外受精妊娠の流産手術(D&C)後の絨毛染色体検査の結果を示したものです。胚盤胞の数的異常染色体はPGSの結果では、約半数がトリソミー(1本多い)、約半数がモノソミー(1本少ない)です。倍数体は検出できないので示されていません。
D&Cの結果からモノソミーの胚盤胞では妊娠しないことがわかります(常染色体に大きな異常があると、発達し続けるための重要な情報が欠如しているため、妊娠といえる段階まで育たないのです)。トリソミーの胚盤胞は妊娠するけれどもほとんど流産になります。割合は少ないですが、倍数体での流産が認められます。したがって女性が高齢になると妊娠率は低くなり、妊娠しても流産率が高くなるのです。年齢が高く、流産を繰り返して、不育症ではないのか心配される患者さんますが、ほとんどの場合、卵子の老化が流産の原因なのです。
≪図2≫ 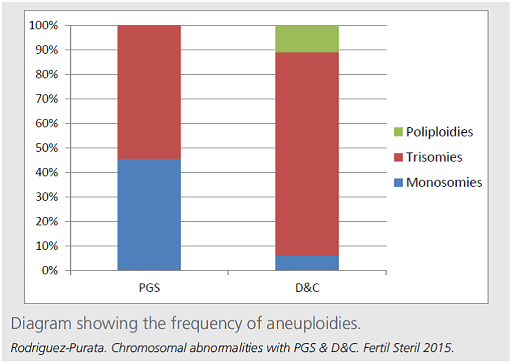
現在では次世代シークエンサー(NGS)という胚盤胞のより精度の高い染色体検査が可能になっています。反復流産や、反復着床障害などに応用可能となっています。より着床率や出産率が高く、流産率が低くなります。PGS(着床前診断)に興味がある方は医師に相談してください。

